Si vous travaillez dans les soins post-aigus ou de longue durée, vous avez probablement remarqué un changement important dans les établissements de soins infirmiers spécialisés (SNF) — et ce n’est pas quelque chose qu’ils ont choisi. Le paysage change, et ça change rapidement.
À travers le pays, les centres de soins et soins infirmiers prennent maintenant soin de résidents qui, il y a seulement quelques années, seraient restés plus longtemps à l’hôpital. Les enjeux sont plus importants : cas respiratoires plus complexes, résidents qui ont beaucoup plus besoin d’aide pour la mobilité, et besoins de soins plus importants dans tous les domaines. Cette tendance a un nom — l’augmentation de l’acuité — et elle redéfinit les soins post-aigus et de longue durée tels que nous les connaissons.
Le déficit d’infrastructures favorise l’augmentation de l’acuité dans les établissements de soins infirmiers spécialisés
L’augmentation de l’acuité signifie que les besoins des résidents augmentent beaucoup plus rapidement que les bâtiments, l’équipement ou les flux de travail ne peuvent suivre. Avec les hôpitaux qui donnent la sortie des patients plus malades et plus tôt — tout cela pour atteindre des critères de valeur — les SNF doivent gérer les conséquences.
Voici ce qui se passe vraiment : le centre de soins infirmiers spécialisés d’aujourd’hui ressemble et agit davantage comme un hôpital subaigu, mais sans la conception ni les ressources à la hauteur.
Les établissements prennent maintenant soin des résidents qui ont besoin de :
- Oxygénothérapie continue ou intermittente
- Position verticale pour le soutien respiratoire
- Aide précoce et intensive pour la mobilité
- Repositionnement régulier pour prévenir les blessures par pression
Mais la plupart des installations, lits et flux de travail étaient conçus pour une population beaucoup moins grave.
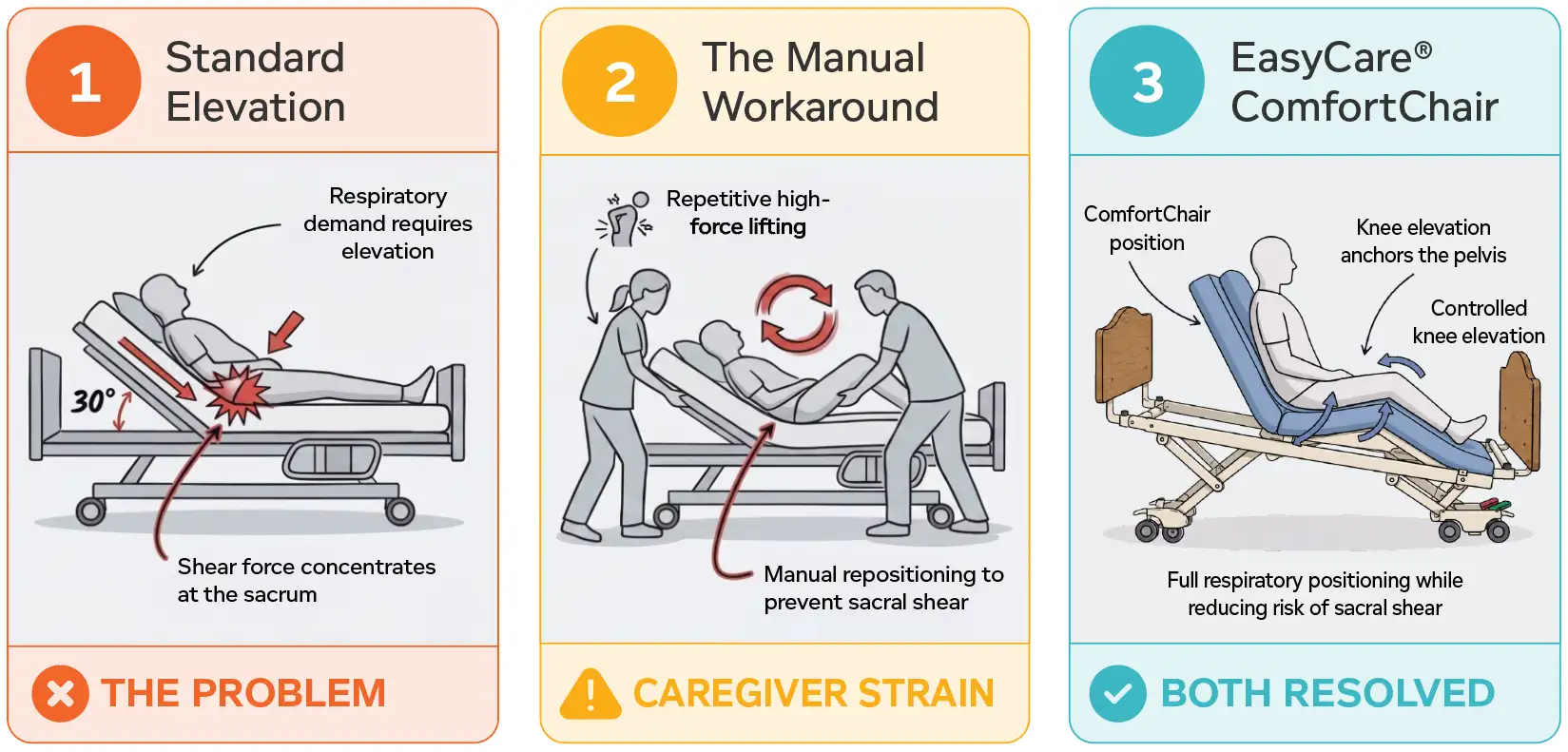
Le dilemme de la tête de lit dans les centres de soins par lit : respirer ou peau?
On peut voir l’acuité s’accentuer au chevet. Les résidents respiratoires à haute acuité ont souvent besoin d’avoir la tête bien au-dessus de 30 degrés pour une bonne respiration, la prévention par aspiration ou l’alimentation entérale. Mais les conseils traditionnels en soins des plaies mettent en garde contre cela, car l’élévation peut causer des cisaillements sacrés et des dommages tissulaires.
Les infirmières et les aides-soignantes se retrouvent face à une décision difficile :
- Élèvez le lit et soutenez les poumons
- Ou la garder à plat et protéger la peau
Il ne s’agit pas d’une question de faibles soins infirmiers — c’est une question de lacune dans les infrastructures. Sans lits bien articulés, surfaces qui réduisent le cisaillement et outils de repositionnement qui réduisent la pression physique sur le personnel, chaque augmentation de l’acuité crée plus de risques tant pour les résidents que pour les aidants.
Défis de mobilité dans les soins post-aigus : la nouvelle normalité
Le creep d’acuité signifie aussi plus d’admissions avec une mobilité réduite et une récupération plus lente. Plus de résidents ont besoin de :
- Aide pour s’asseoir ou se déplacer vers le bord du lit
- Repositionnement et virage fréquents
- Des transferts sécuritaires, même quand ils ne supportent pas beaucoup de poids
Lorsque les établissements comptent sur le personnel pour déplacer manuellement les résidents à travers chacune de ces tâches, cela entraîne des blessures, de l’épuisement et de l’épuisement — surtout dans le contexte des pressions actuelles du personnel. Dans un environnement subaigu, le soutien à la mobilité doit être intégré au système, et non laissé à l’improvisation à chaque quart.
Infrastructures dépassées : le véritable facteur du risque de creep d’acuité
Trop de fournisseurs considèrent la progression de l’acuité comme un problème de personnel ou de formation. Ce n’est pas le cas. Vous ne pouvez pas prendre en charge en toute sécurité des résidents complexes respiratoires ou à mobilité limitée en utilisant :
- Des lits qui ne maintiennent pas le bassin stable quand la tête est relevée
- Surfaces qui génèrent du cisaillement à des angles plus élevés
- Des stratégies de manipulation manuelle qui placent tout le fardeau physique sur le personnel soignant
Le déséquilibre entre le lit, la surface et l’équipement de mobilité entraîne des chutes, des blessures de pression, des blessures du personnel et des réadmissions — et l’augmentation de l’acuité révèle ces faiblesses d’infrastructure plus rapidement que n’importe quelle augmentation du recensement.
Comment les établissements de soins infirmiers qualifiés peuvent lutter contre l’augmentation de l’acuité
Répondre aux besoins de la population post-aiguë d’aujourd’hui nécessite un changement de mentalité — des soins en garde à l’intervention subaiguë. Les établissements qui effectuent ce changement priorisent quatre choses :
1. Lits conçus pour les soins actifs
Les plateaux qui permettent des mouvements fréquents et une position verticale — sans ajouter de cisaillement ou d’instabilité — ne sont plus optionnels. La capacité de s’élever pour le soutien respiratoire tout en maintenant le bassin ancré est la différence entre un outil qui crée des compromis cliniques et un outil qui les résout.
2. Surfaces de soutien qui fonctionnent lorsqu’elles sont surélevées
Les surfaces de soutien doivent fonctionner non seulement à plat, mais aussi lorsque la tête du lit est relevée pour la respiration, l’alimentation ou la déglutition. Une surface qui ne peut pas maintenir ses propriétés protectrices à des angles plus élevés ne fait qu’une partie de son travail.
3. La mobilité comme routine, pas comme événement ponctuel
Une manipulation sécuritaire des résidents et un équipement de mobilité devraient rendre les déplacements sécuritaires et attendus, pas physiquement exigeants et rares. Lorsque l’équipement fait plus de travail, les aidants peuvent se concentrer sur le résident plutôt que de gérer la charge physique de la tâche elle-même.
4. Flux de travail qui réduisent la charge physique
Les environnements de soins les plus sécuritaires sont ceux où les systèmes et équipements de l’établissement supportent autant que possible le fardeau physique. Lorsque les flux de travail sont conçus autour de ce principe, la fatigue du personnel diminue, le risque de blessure diminue, et la constance des soins s’améliore à chaque quart.
En résumé : l’accroissement de l’acuité est un défi d’infrastructure
Le creep de l’acuité ne disparaît pas. Au contraire, cela s’accélère alors que les hôpitaux continuent de prioriser leurs propres résultats et leur performance financière.
Les établissements qui prospéreront seront ceux qui affronteront la réalité : vous ne pouvez pas offrir des soins subaigus dans un bâtiment conçu pour des soins de longue durée en garde. L’avenir des soins post-aigus et de longue durée appartient à ceux qui comblent l’écart — en mettant à jour l’infrastructure, l’équipement et les flux de travail pour répondre aux besoins réels des résidents d’aujourd’hui.
Parce que l’acuité n’attend pas votre prochaine rénovation.
Références
Association américaine des soins de santé (AHCA). (2024). Taux d’occupation et d’acuité des établissements de soins pour personnes âgées spécialisées. Washington, DC : AHCA.
Groupe consultatif national sur les blessures sous pression (NPIAP). (2019). Prévention et traitement des blessures par pression : guide de pratique clinique. npiap.com
Centres pour les services Medicare et Medicaid (CMS). (2024). Dotation du personnel en établissements de soins infirmiers et mesures de qualité. cms.gov
Waters, T.R., et al. (2011). Formation sécuritaire à la gestion des patients pour les écoles d’infirmières. Institut national pour la sécurité et la santé au travail (NIOSH). cdc.gov/niosh
Biographie de l’auteur
Michael Fragala, PhD, MBA, RN, WCC, CSPHP, AMS, est vice-président des solutions cliniques chez Joerns Healthcare et un expert reconnu à l’échelle nationale en gestion sécuritaire des patients, soins des plaies et opérations post-aiguës. Fort de plusieurs décennies d’expérience clinique et opérationnelle dans des milieux de soins infirmiers spécialisés et de soins de longue durée, Mike est l’auteur du programme de leadership d’opinion clinique de Joerns et agit comme expert en gestion de l’acuité, prévention des blessures par pression et sécurité des aidants.
